Врастание плаценты в рубец на матке представляет собой патологическое прикрепление плаценты к миометрию (мышечному слою матки), чаще всего к рубцу после предыдущих операций на матке.
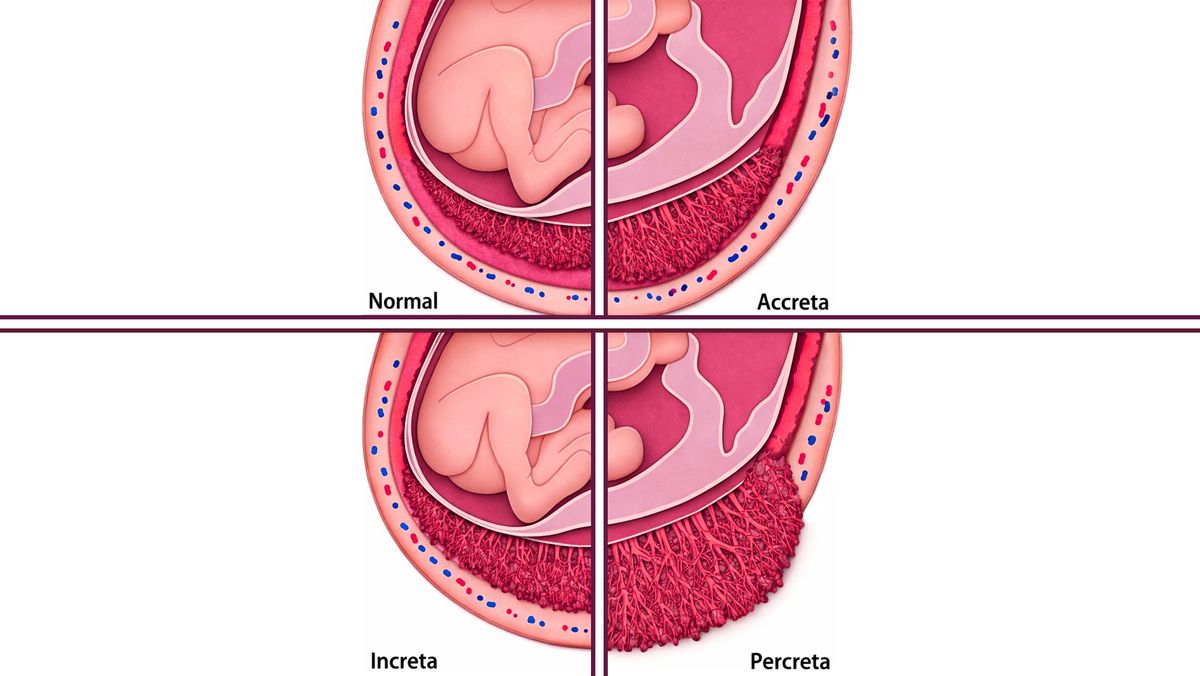
Выделяют несколько морфологических (по строению) вариантов патологического прикрепления плаценты:
- Placenta accreta (приращение) — ворсины фиксируются непосредственно к мышечному слою (миометрию), но не прорастают в его глубину.
- Placenta increta (врастание) — наблюдается более глубокая инвазия, когда плацентарная ткань проникает в толщу миометрия.
- Placenta percreta (прорастание) — наиболее тяжелая форма, характеризующаяся сквозным повреждением стенки матки. Плацента проходит через весь мышечный слой, преодолевает серозную оболочку и может захватить соседние органы (чаще всего мочевой пузырь).
Также выделяют несколько топографических (по взаимному расположению близлежащих органов) типов врастания :
- 1-й тип — прорастание серозного слоя матки, врастание в верхушку задней стенки мочевого пузыря с вовлечением верхних пузырных и маточных артерий;
- 2-й тип — врастание в параметрий с вовлечением маточных, мочеточниковых и запирательных артерий;
- 3-й тип — врастание в шейку матки и влагалище с вовлечением влагалищных и шеечных артерий;
- 4-й тип — врастание в шейку матки и влагалище с фиброзными изменениями между маткой и мочевым пузырем.
Чем это опасно?
.jpg)
Врастание плаценты может представить серьезную угрозу из-за следующих факторов:
- Риск сильного кровотечения. Оно может возникнуть во время кесарева сечения и угрожать жизни женщины. Также из-за возможного вовлечения в патологический процесс соседних органов (стенка мочевого пузыря) и тканей вероятно и ранение этих структур, что может потребовать дополнительного вмешательства хирургов.
- Послеродовые осложнения. После родов у женщин с врастанием плаценты могут возникнуть осложнения, такие как инфекция или кровотечение. Также при большой кровопотере могут понадобиться дополнительные мероприятия по восстановлению уровня гемоглобина: переливание компонентов крови, введение препаратов железа.
- Риск повторных случаев патологического прикрепления плаценты. Женщины, уже пережившие врастание плаценты, имеют повышенный риск повторного возникновения этой проблемы в будущем, что требует дополнительного внимания и подготовки со стороны врачей.
Почему возникает врастание плаценты?
Есть факторы риска:
- Рубец на матке. Чем больше предшествующих операций кесарева сечения, тем выше риски. Частота врастания плаценты у пациенток, перенесших 1, 2, 3, 4 и 5 абдоминальных родоразрешений составляет 3%, 11%, 40%, 61%, 67%, соответственно.
- Рубец на матке после кесарева сечения в сочетании с предлежанием плаценты при данной беременности.
- Беременность в рубце на матке после предыдущего кесарева сечения на малых сроках или миомэктомии в анамнезе ассоциирована с врастанием плаценты на более поздних сроках.
- Внутриматочные манипуляции (кюретаж, аблация эндометрия, ручное обследование стенок послеродовой матки), воспалительные заболевания органов малого таза, эмболизация маточных артерий, субмукозная лейомиома. Синдром Ашермана, врожденные пороки развития матки, химиотерапия и лучевая терапия в анамнезе, хронический эндометрит, старший репродуктивный возраст, курение.
Когда врач может поставить диагноз?
Самые ранние признаки патологии могут появляться в первом триместре. Обычно, если хорион формируется в области рубца на матке или плодное яйцо располагается в нише рубца, следует заподозрить врастание плаценты. Однако наиболее точное время для диагностики — между 18-й и 24-й неделями беременности. По статистическим данным, а именно у 90% беременных женщин, врачи смогли подтвердить или исключить данное осложнение.
У меня есть рубец на матке, стоит ли мне переживать, что будет такое осложнение, как врастание плаценты? Как отслеживать?
Не стоит переживать раньше времени. Рубец на матке — это фактор риска, но далеко не всегда его наличие приводит к врастанию плаценты. Одним из методов диагностики является УЗИ, он показал высокую чувствительность 91% и специфичность 97% . Врачи ультразвуковой диагностики самыми первыми могут подсказать, что нам ожидать в данную беременность.
Существуют несколько УЗ-признаков врастания плаценты:
- предлежание плаценты;
- потеря «прозрачной» зоны — нормальной гипоэхогенной области между плацентой и мышечным слоем матки;
- истончение миометрия в области расположения плаценты менее 1 мм;
- аномалии на границе серозной оболочки матки и мочевого пузыря;
- выпячивание плаценты;
- гиперваскуляризация маточно-пузырного пространства;
- плацентарные лакуны;
- наличие соединительных сосудов между плацентой и мочевым пузырем.
Недавно было доказано, что трехмерное ультразвуковое исследование с допплерометрией является перспективным методом диагностики врастания плаценты в рубец. Далее, после УЗ-диагностики патологии, пациентке рекомендуется МРТ исследования, чтобы уточнить расположения плаценты по отношению к анатомическим структурам матки, другим органам малого таза и параметрия.
Когда нужно сделать МРТ? Это не вредно для ребенка?
Считается, что оптимальным временем для проведения МРТ является период между 24-й и 30-й неделями беременности, когда внешний вид плаценты стабилен и предсказуем. До 24 недель плацента незрелая, и рост сосудов на границе плаценты и миометрия невозможно отличить от признаков инвазии. После 30 недель плацента обычно выглядит более неоднородной, и ее внутренний сигнал трудно отличить от сигнала аномальной плаценты. Обычное время, в течение которого проводится МРТ, составляет 15–30 минут. Большинство пациенток во втором триместре беременности могут переносить положение лежа на спине в течение этого времени. Для пациенток в третьем триместре положение лежа на левом боку может переноситься лучше и снижает риск нарушения венозного возврата в результате компрессии полой вены маткой . МРТ малого таза используется уже более 30 лет, и никаких доказательств неблагоприятного воздействия на плод, как в клинических, так и в лабораторных исследованиях, не было.
У меня диагноз «врастание плаценты» и появились кровяные выделения, что делать?
Нужно обратиться в стационар. Там вам проведут осмотр, клинико-лабораторное дообследование, постараются пролонгировать беременность или, если кровотечение обильное, проведут экстренное кесарево сечение.
Как это состояние влияет на сроки родов? Могу ли я родить естественным путем?
Врастание плаценты — абсолютное показание к кесареву сечению. Срок родоразрешения устанавливается индивидуально, но чаще всего оно проводится в сроки 34–36 недель. Родоразрешение должно проводиться в стационаре третьего уровня мультидисциплинарной командой, состоящей из акушера-гинеколога, анестезиолога-реаниматолога, эндоваскулярного хирурга, уролога и неонатолога.
Мне удалят матку при операции?
Современная медицина позволяет сохранить репродуктивную функцию женщины даже при врастании плаценты. Академиком Курцером М. А. разработана специальная органосохраняющая и кровосберегающая методика, которая позволяет абсолютно безопасно родоразрешить пациентку и при этом сохранить матку. Эта методика активно применяется в нашем госпитале MD GROUP.
Что меня ждет при поступлении в госпиталь?
Мы рекомендуем госпитализироваться в 35–36 недель беременности (если нет показаний для более ранней госпитализации).
При поступлении будет проводиться дообследование:
- анализы крови: нам нужно оценить уровень исходного гемоглобина, маркеры воспаления, свертывающую систему крови, биохимический анализ крови для того, чтобы своевременно оказать необходимую медицинскую помощь.
- УЗИ, КТГ плода.
В день назначенной операции вы точно не останетесь без внимания, вас проконсультирует врач — анестезиолог-реаниматолог. Он обсудит с вами вид анестезии, который будет использоваться на операции. Чаще всего это комбинированная спинально-эпидуральная анестезия.
Далее врач-уролог проведет катетеризацию мочеточников во время операции.
Вы спросите: для чего это нужно, если операция на матке? В малом тазу все органы находятся довольно близко друг к другу, а наша цель — провести операцию бережно и, грубо говоря, «не задеть ничего лишнего». Во избежание травматизации мочеточников и их дополнительной визуализации производится катетеризация до начала оперативного вмешательства.
Следующий врач из нашей команды — эндоваскулярный хирург, который помогает нам уменьшить объем интраоперационной кровопотери. Он проводит баллонную окклюзию общих подвздошных артерий, от которых отходят веточки, кровоснабжающие матку.
Давайте расскажем, как это делается более подробно. Через маленькие разрезы на коже в просвет артерий устанавливаются баллонные катетеры, их раздувают до полной окклюзии сосудов, когда нужно остановить кровообращение матки, через 20 минут баллоны сдуют и кровоток восстановится. Но за это время разрез на матке будет ушит.
Как проводится сама операция?
- При врастании плаценты в рубец на матке, как правило, проводится нижнесрединная лапаротомия.
- Далее мы проводим донное кесарево сечение, т. е. разрез в дне матки. Данный доступ минимизирует кровопотерю за счет того, что разрез проводится вне зоны расположения плаценты.
- Извлекаем вашего малыша, перевязываем пуповину и погружаем ее обратно в полость матки.
- Зашивание разреза на матке происходит двухрядным швом.
- Одним из самых сложных этапов операции является низведение и отделение мочевого пузыря от нижнего маточного сегмента. Шаг за шагом хирург «спускает» мочевой пузырь для того, чтобы найти неизмененный миометрий.
- Метропластика — иссечение участка передней стенки матки с вросшей плацентой с последующим зашиванием разреза. Вся операция проводится в условиях максимального кровосбережения. В нашем госпитале активно используются аппараты для интраоперационной реинфузии крови Cell Saver. Мы собираем кровь, очищаем ее и далее обратно переливаем вам.
Как будет протекать послеоперационный период?
Да, эта операция не из простых. Возможно, вам потребуется находиться в госпитале немного дольше обычного — более 5 дней, в течение которых мы будем заниматься вашей реабилитацией.
Клинический случай
Пациентка А.
В анамнезе: 2019 г. — лапароскопическая миомэктомия без вскрытия полости матки. Далее, учитывая рубец на матке в 2020 и 2022 гг., выполнено кесарево сечение в нижнем маточном сегменте в плановом порядке.
Данная беременность 3-я, наступила самостоятельно. По данным УЗИ беременности малого срока плодное яйцо находится в проекции рубца на матке, в связи с чем пациентке было предложено прервать беременность по медицинским показания.
Пациентка А. обратилась в Клинический госпиталь MD GROUP на Севастопольском за вторым мнением. Был проведен консилиум во главе с академиком Курцером Марком Аркадьевичем, получено заключение о пролонгировании беременности.
На сроке 27 недель беременности выполнено экспертное УЗИ (врач Мальмберг Ольга Леонидовна): на расстоянии 50 мм от уровня в/зева визуализируется участок плацентарной площадки размерами 50*87 мм, на протяжении которого миометрий не определяется. Серозная оболочка интактна.
На сроке 30 недель беременности МР-признаки врастания плаценты (p. increta), толщина стенки матки неравномерная: на расстоянии около 77 мм от внутреннего зева (где толщина стенки представляется от 4,5 до 9,6 мм с гиперваскуляризацией), на протяжении до 62 мм по длинной оси матки и около 92 мм, билатерально, толщина стенки составляет 1,6 мм. Задняя стенка мочевого пузыря прилежит к измененной стенке матки, дифференцировка мышечного слоя мочевого пузыря не нарушена, достоверных признаков распространения на мочевой пузырь не выявлено).
Установлен диагноз: Беременность 30 недель. Предлежание плаценты. Врастание плаценты (p. increta). Маточная аневризма. Рубец на матке после 2 операций кесарева сечения (2020, 2022 гг.), после миомэктомии (2019).
Академиком РАН Курцером М. А. определен план родоразрешения:
- Плановая госпитализация в 36 недель беременности.
- Плановое родоразрешение путем операции кесарева сечения (нижнесрединная лапаротомия, донное кесарево сечение) в 37–38 недель беременности.
Однако на сроке беременности 31 недель пациентка А. госпитализирована в отделение патологии беременных Клинического госпиталя MD GROUP на Севастопольском с жалобами на сукровичные выделения из половых путей. Начата токолитическая, гемостатическая терапия, которая продолжалась в течение 3 недель. В 34 недели беременности, учитывая предлежание плаценты, патологическое прикрепление плаценты в области рубца на матке после операции кесарева сечения (по типу маточной аневризмы), сукровичные выделения на фоне проводимой терапии, показано родоразрешить путем операции кесарева сечения в плановом порядке.
Выполнено: Катетеризация мочеточников. Временная баллонная окклюзия подвздошных артерий. Нижнесрединная лапаротомия. Донное кесарево сечение.
Хирург: Курцер Марк Аркадьевич. Ассистенты: Нормантович Татьяна Олеговна, Желамбекова Елена Владимировна. Общая кровопотеря составила 800 мл, выполнена реинфузия аутологичной эритровзвеси аппаратом Cell Saver в объеме 249 мл.
Извлечен мальчик весом 2140 г, ростом 45 см, оценка по шкале Апгар 8/8 баллов.
Ребенок госпитализирован в отделение детской реанимации и интенсивной терапии, где наблюдался в течение 4 дней. Далее переведен на второй этап выхаживания, откуда был выписан после 14 дней пребывания.
Классификация FIGO
|
FIGO Grade 1 Placenta accreta Адгезия плаценты |
Плотное прикрепление плаценты к миометрию, при котором грани между компактным слоем децидуальной оболочки и ворсинами хориона нет |
Ворсинки плаценты крепятся на границе эндометрия и поверхностных слоев миометрия. Децидуальная ткань не определяется в глубоких слоях миометрия |
|
FIGO Grade 2 Placenta increta Инвазия плаценты |
Ворсины хориона проникают в мышечный слой |
Ворсины хориона проникают внутрь мышечных волокон, иногда определяются в просвете сосудов (лучевые или дугообразные артерии) |
|
FIGO Grade 3 Placenta increta Прорастание плаценты |
Ворсины хориона, прорастая миометрий, достигают серозного слоя, а прорастая и его, поражают соседние органы, чаще — заднюю стенку мочевого пузыря |
|
|
Grade 3A |
Ворсины хориона проникают в серозную оболочку матки |
|
|
Grade 3B |
Ворсины хориона прорастают стенки мочевого пузыря |
|
|
Grade 3C |
Ворсины хориона проникают в ткани/органы малого таза (с инвазией в мочевой пузырь или без нее) |
|

- Акушер-гинеколог
- Ведение беременности
- Роды

