В России с помощью кесарева сечения рожает каждая четвертая — пятая женщина, в США — каждая третья. Операция становится спасением, когда естественные роды невозможны, но в будущем она увеличивает риск осложнений при наступлении беременности. Одно из самых опасных — врастание плаценты в рубец. Оно может привести к сильному кровотечению, поэтому, чтобы спасти пациентку, врачам нередко приходится удалять матку (проводить гистерэктомию).
Что такое врастание плаценты
Во время беременности в организме женщины формируется плацента. Ее еще называют детским местом или последом. От матки плаценту отделяет тонкий губчатый слой. Это так называемая децидуальная (материнская, отпадающая) оболочка. Благодаря ей после рождения ребенка послед легко отделяется. Если этот слой отсутствует или поврежден, как бывает после операций на матке, детское место может прирасти к мышечной стенке или даже прорасти через нее.
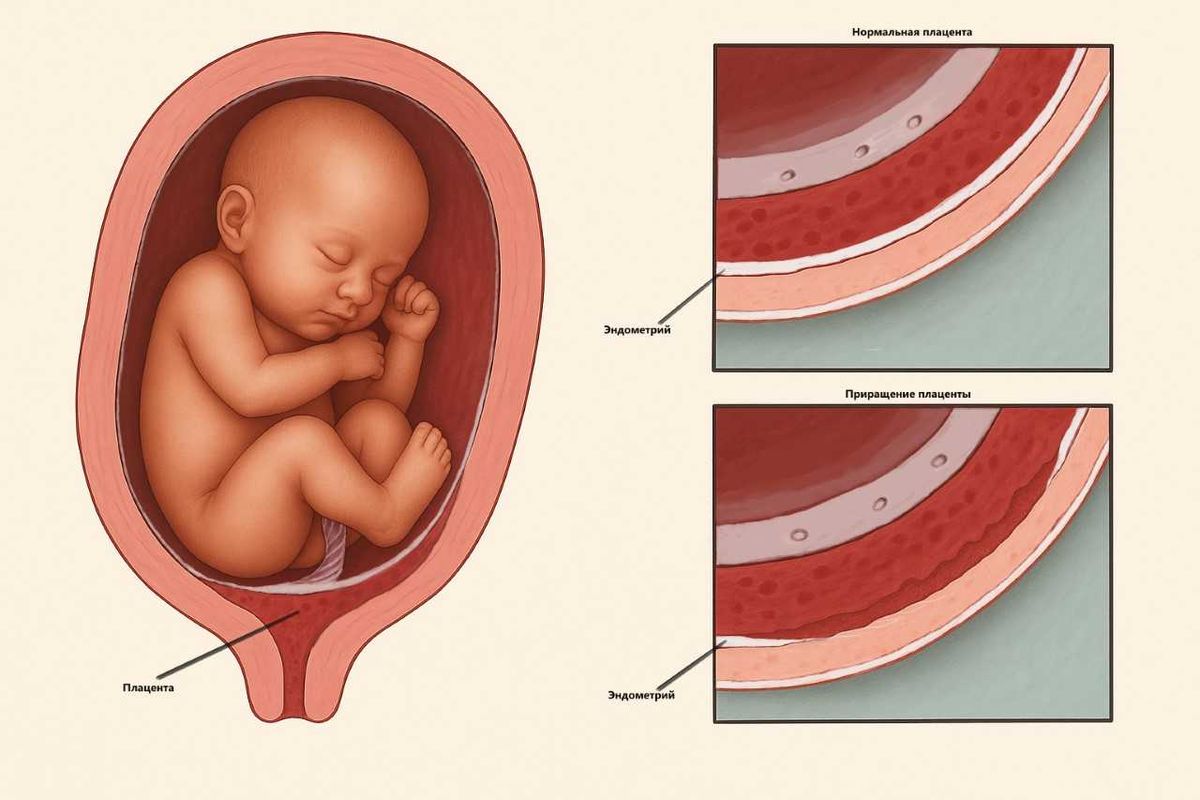
Степени аномального прикрепления плаценты
Врачи выделяют три степени тяжести:
- Placenta accreta — граница между плацентой и маткой стерта. Орган прикрепляется к мышечному слою, но не проникает в него. При отделении последа кровопотеря больше, чем при беременности без такой патологии, но меньше, чем при других ее формах.
- Placenta increta — ворсинки плаценты захватывают мышечный слой матки. Кровотечение при попытке отделить орган после родов неизбежно.
- Placenta percreta — плацента прорастает сквозь всю стенку матки и затрагивает соседние органы, чаще всего мочевой пузырь. Это самая тяжелая степень осложнения. Женщина может потерять до 3000–5000 миллилитров крови.
По использованию терминов increta и percreta среди специалистов разногласий нет. А вот понятие accreta вызывает споры. Часто под ним подразумевается не только начальная стадия патологии, но и все ее формы, ведь точную степень врастания можно определить только после родов при изучении тканей под микроскопом. Именно поэтому, чтобы избежать путаницы, стали применять новый термин — placenta accreta spectrum (PAS). Он объединяет все степени неправильной плацентации.
Врастание по типу placenta accreta
Почему проблема актуальна
- Врастание плаценты становится все более распространенным. По сравнению с серединой прошлого века это осложнение встречается в 50 раз чаще — каждые 500–1000 родов.
- Такая патология может привести к смерти. При отсутствии планирования родов пациентки погибают в 7–10% случаев (WHO, 2021).
- Роды при врастании плаценты могут завершиться удалением матки.
- Согласно обзору C. N. Bisschop и соавторов (2011), в 31% случаев гистерэктомия была вынужденной при изначальном органосберегающем плане операций.
Причины и перспективы распространенности
Главный фактор риска — рубец после операции «кесарево сечение». Чем больше таких операций, тем больше случаев врастания плаценты.
- В США за период с 1970 по 2008 г. число кесаревых сечений увеличилось с 5,8 до 32,3%.
- В России с 1990 по 2017 г., — с 10 до 29,3%, почти в 3 раза.
По прогнозам специалистов, к 2030 г. врастание плаценты будет встречаться в 1 случае на 150 беременностей (исследование JAMA, 2020).
Кто в группе риска
Вероятность врастания органа повышается у женщин:
- с предлежанием плаценты (когда она располагается слишком низко, перекрывая ребенку путь из матки) и рубцом на матке после кесарева сечения. По данным специалистов (S.L. Clark и соавторы, 1985), вероятность врастания — 24%. Если у будущей мамы 4 и более рубцов, риск вырастает в разы и достигает 67%;
- после многократного кюретажа (выскабливания);
- при синдроме Ашермана (заболевании, при котором в органе возникают спайки);
- после 35 лет. Cleary-Goldman и соавторы (2005) доказали, что после достижения этого возраста риск предлежания плаценты каждые 5 лет увеличивается в 2 раза.
Чем опасно врастание плаценты

Кровотечение, спровоцированное этой патологией, — одна из главных причин смертей женщин в родах. Оно развивается почти в каждом втором случае. Многих спасает удаление матки (гистерэктомия), но на фоне большой потери крови и оно не гарантирует благополучного исхода.
В России кровотечение, вызванное предлежанием плаценты, занимает четвертое место среди причин материнской смертности. При врастании плаценты особенно важна диагностика и индивидуальный план родоразрешения, позволяющий спасти и женщину, и ее матку, чтобы в будущем она снова могла стать мамой. Мы проводим такие операции с момента открытия наших госпиталей, и у нас не было ни одного летального случая.
Случай из практики:
Пациентка У., 36 лет. Десятая беременность, предстояли десятые роды. У женщины — предлежание плаценты, врастание плаценты, рубец на матке после четырех кесаревых сечений. Родоразрешение проводили с помощью очередного кесарева сечения. Операция длилась 3 часа 35 минут и прошла успешно. А спустя 2 года пациентка вновь забеременела и родила в нашем госпитале доношенного мальчика!
Признаки врастания плаценты
Основными симптомами могут быть:
- кровянистые выделения во время беременности;
- маточные кровотечения;
- боли в животе.
Но самое важное: врастание плаценты обычно протекает бессимптомно, поэтому нужны своевременные обследования.
Диагностика врастания плаценты
Врач может заподозрить проблему еще на стадии расспросов (изучения анамнеза). Чтобы оценить факторы риска, акушер-гинеколог обязательно уточнит количество беременностей и родов, способы родоразрешения. Поинтересуется, были ли операции на матке и показания к ним. Обратит внимание на течение беременности. Направит на полное обследование пациенток с рубцом и предлежанием плаценты.
Диагностика с помощью УЗИ
Современное ультразвуковое исследование позволяет с высокой точностью определить врастание плаценты. Ультразвуковую доплерометрию для оценки плацентации рекомендуется сделать на 18–22-й неделе. На мониторе специалист может увидеть:
- участки чрезмерного кровотока;
- изменение структуры границы между маткой и стенкой мочевого пузыря;
- истончение мышечного слоя матки;
- участки, где плацента выходит за пределы матки.
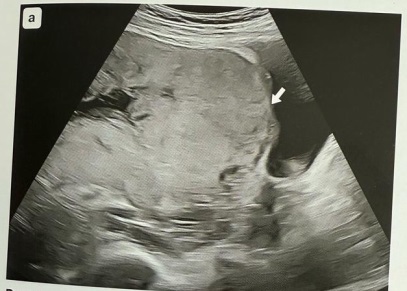
Истончение миометрия в области плацентарной площадки (стрелка)
Диагностика с помощью магнитно-резонансной томографии
Если УЗИ недостаточно информативно (иногда сложно разглядеть перешеек и шейку матки, ее заднюю стенку), уточнить диагноз помогает МРТ. Это безопасный и точный метод, позволяющий увидеть степень врастания и вовлечение соседних органов. Особенно важно, если прорастание идет глубоко, например в мочевой пузырь.
В «Мать и дитя» мы осознаем эту угрозу и стараемся ее выявить. Женщин с рубцом после кесарева сечения отправляем не только на УЗИ, но и на МРТ.
Случай из практики:
Пациентка К., 38 лет. Беременность 27–28 недель. Поступила с жалобами на кровяные выделения из половых путей, тянущие боли внизу живота. У пациентки рубец на матке после двух операций «кесарево сечение». По данным УЗИ, признаков врастания плаценты нет. На четвертые сутки пребывания появились жалобы на слабость, тошноту, головную боль. Провели МРТ и обнаружили врастание плаценты (p.accreta). МРТ оказалась информативнее и позволила вовремя диагностировать врастание.
Как проходят роды
При подозрении на врастание плаценты женщине дают направление в роддом высокого (третьего) уровня для планового кесарева сечения. Его дату определяет врач. Большинство операций при таком диагнозе планируются между 32-й и 37-й неделями беременности. Желательно дождаться 34 недель, когда ребенок будет более зрелым. Однако при признаках преждевременных родов операцию обычно не откладывают.
Как избежать удаления матки
До сих пор основным методом борьбы с открывающимся при врастании плаценты кровотечением остается удаление матки. Но врачи разрабатывают и внедряют инновационные техники. Под руководством академика РАН Марка Аркадьевича Курцера их применяют в клинических госпиталях «Мать и дитя». Его подходы основаны на комбинации мирового опыта и современных технологий, а также на минимизировании рисков гистерэктомии при врастании плаценты.
После гистерэктомии пациентка лишается не только возможности родить ребенка в будущем, но и женского здоровья. При удалении матки с придатками меняется гормональный фон, может развиться остеопороз, возникнуть опущение влагалища. У некоторых появляются и психологические проблемы. Даже если вы больше не планируете беременность, матку лучше сохранить. Тем более что сегодня это позволяют сделать новые технологии.
Чтобы спасти матку, нужно предупредить кровопотерю и ослабить приток артериальной крови. Для этого можно использовать следующие способы:
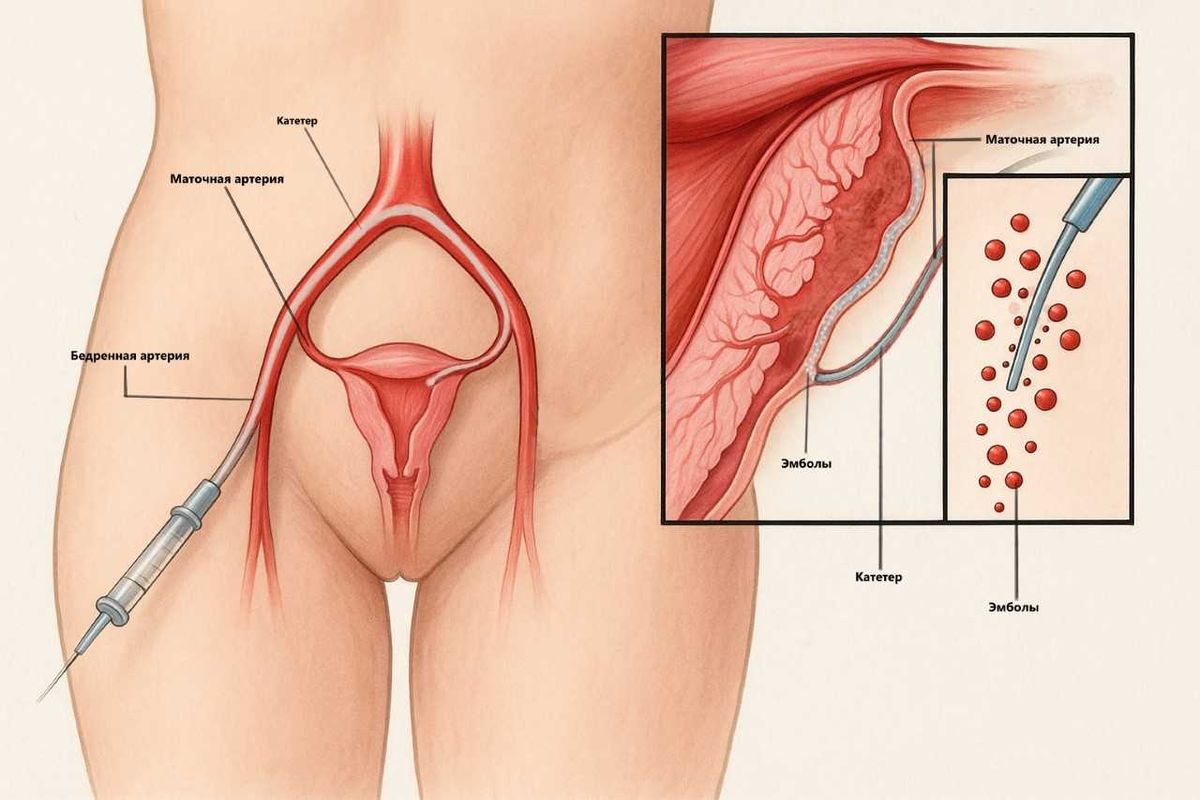
- Эмболизация маточных артерий. Это ведущий метод остановки кровотечения. Эмболизацию применяют сразу после рождения ребенка, до отделения последа. В сосуды вводят специальные материалы — эмболы, чтобы временно перекрыть кровоток и провести операцию, позволяющую спасти орган.
В 2006 г., почти 20 лет назад, в Москве во главе с Марком Аркадьевичем врачи провели первую эмболизацию маточных артерий при врастании плаценты.
- Эндоваскулярная баллонная окклюзия сосудов. Временное перекрытие крупных артерий с помощью специальных катетеров. Наиболее передовой способ остановки кровотечения. В работе М.А. Курцера и соавторов (2013) показан опыт применения подобной методики. Объем кровопотери составил 1656 ± 1042 миллилитра, ни в одном случае не потребовалось удаления матки.
В 2012 г. под руководством Марка Аркадьевича Курцера московские врачи впервые провели временную баллонную окклюзию. Такой метод первоначально практиковали при удалении миом (доброкачественных опухолей матки), но из-за возможности снизить кровопотерю стали использовать в родах.
- Комплексный компрессионный гемостаз — техника, позволяющая перекрыть все сосуды, питающие зону врастания, и остановить кровотечение.
Заключение
Врастание плаценты — сложное, но не безнадежное осложнение беременности.
- Ранняя диагностика и планирование родов в специализированном стационаре повышают шансы на благополучный исход.
- Современные технологии, которые использует Группа компаний «Мать и дитя», позволяют сохранять не только жизнь, но и возможность женщины стать мамой снова.

- Акушер-гинеколог
- Ведение беременности
- Роды

