Признаки миомы матки в той или иной форме отмечают примерно 70% женщин репродуктивного возраста. При этом в последние годы врачи говорят о тенденции к омоложению заболевания: случаи выявления миоматозных узлов у молодых пациенток фиксируются все чаще. Так, в 2021 году в России был описан редкий случай: у 15-летней девочки обнаружена миома гигантских размеров, матка была увеличена до объема, соответствующего 26 неделям беременности, — диаметром около 20 сантиметров. Этот пример — исключение, но он подчеркивает, насколько тяжелым может быть течение заболевания. Цель этой статьи — рассказать женщинам, что такое миома матки, почему она возникает, как проявляется и какими методами сегодня лечится.
Что важно знать о миоме
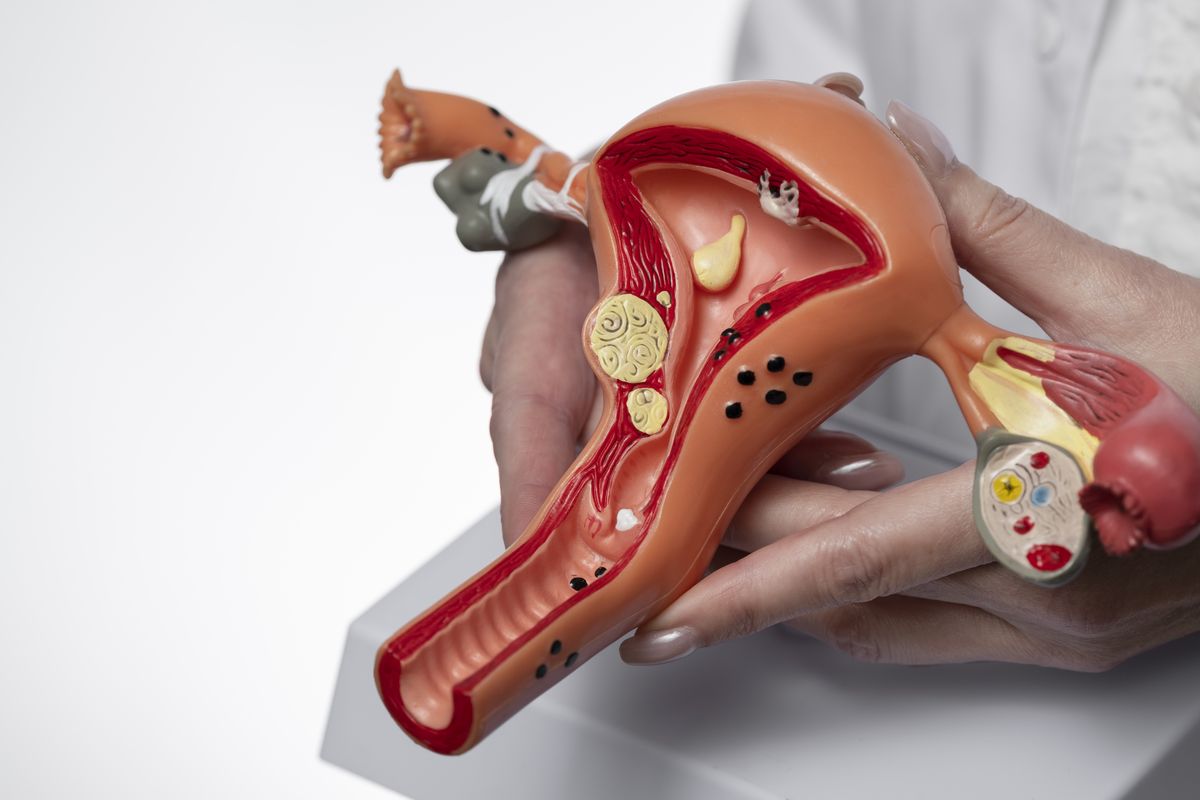
Миома матки — это доброкачественное разрастание собственных клеток (не раковых) мышечного слоя матки, который отвечает за сокращение органа во время родов. Такие образования называют узлами. Они могут быть очень маленькими (несколько миллиметров) или крупными (несколько сантиметров и более), одиночными или множественными, расти медленно годами или практически не меняться.
Важно понимать:
- Миома — не рак. Риск озлокачествления крайне низок.
- Миома гормонозависима (чувствительна к женским половым гормонам — эстрогенам и прогестерону). Это объясняет, почему она чаще проявляется в репродуктивном возрасте и нередко уменьшается после менопаузы.
- Симптомы зависят не только от размера узла, но и от его расположения относительно полости матки и ближайших органов.
Почему появляется миома: современные представления
Единой причины нет, но есть несколько ключевых факторов, которые вместе создают условия для роста узлов.
- Гормональное влияние. Клетки миомы более чувствительны к половым гормонам — они стимулируют их деление и рост. Баланс гормонов, характерный для периода деторождения, поддерживает существование узлов.
- Генетическая предрасположенность. У части женщин в клетках мышечного слоя матки возникают мутации (генетические изменения), которые запускают формирование будущего узла. Если у близких родственниц (мамы, сестры) была миома, риск выше.
- Воспаление и микротравмы. Микроповреждения мышечного слоя, связанные с менструациями, абортами, кюретажами (чистками), операциями на матке, родами, могут создавать почву для роста узлов.
- Метаболические особенности и образ жизни. Избыточная масса тела, инсулинорезистентность (снижение чувствительности тканей к инсулину), артериальная гипертензия (высокое давление) связаны с риском появления и ростом миомы.
- Влияние менструального цикла и репродуктивной функции. Раннее начало менструаций, отсутствие беременностей и родов, поздние первые роды — все это статистически связано с более высоким риском, вероятно, из-за большей суммарной гормональной нагрузки на миометрий.
- Этнические и индивидуальные особенности. В некоторых популяциях миома встречается чаще и может иметь более агрессивный рост. Это связано с сочетанием генетики и гормонального профиля.
Эти факторы не означают, что миома обязательно появится, но помогают объяснить, почему у одних женщин узлы формируются, а у других — нет.
Как проявляется миома: симптомы, о которых стоит знать
Симптоматика обусловлена размером и расположением узлов. Иногда миома никак себя не выдает и обнаруживается во время обследования. Но есть типичные жалобы:
- длительные и/или обильные менструации (меноррагия);
- кровотечения и мажущие выделения в середине цикла (метроррагия);
- боли и ощущение давления в нижней части живота;
- частые позывы к мочеиспусканию, неполное опорожнение мочевого пузыря;
- запоры, чувство полного кишечника;
- боль при половом акте, тянущие ощущения в пояснице;
- слабость, бледность, одышка при нагрузке, головокружения;
- трудности с наступлением беременности или невынашивание.
Любой из этих симптомов не доказывает наличие миомы, но требует обследования у гинеколога.
Какие бывают миомы
Врач использует несколько признаков для описания узлов: где растет, сколько их, какого размера, как они себя ведут.
По расположению относительно слоев матки:
- Подслизистая (субмукозная, типы 0–2 по FIGO): узел растет в сторону полости матки и деформирует ее. Часто вызывает кровотечения и бесплодие.
- Интрамуральная (интерстициальная, типы 3–5 по FIGO). Узел находится в толще мышечного слоя. Может увеличивать размер матки, вызывать боли и обильные месячные. Тип 5 — узел в мышце с выходом к наружной поверхности.
- Подсерозная (субсерозная, типы 6–7 по FIGO). Узел растет к наружной поверхности матки, иногда на ножке. Чаще дает симптомы давления на соседние органы.
- Цервикальная. Узел расположен в области шейки матки, может вызывать дискомфорт при половом акте и проблемы с шейкой.
По количеству:
- одиночная миома — один узел;
- множественные миомы — несколько узлов разных размеров.
По размерам:
- малые узлы — до 2–3 см;
- средние — 3–6 см;
- крупные — 6–9 см;
- гигантские — свыше 9 см.
Иногда врачи описывают размер матки в неделях беременности для наглядности общего увеличения органа.
По темпам роста:
- Стабильные — практически не меняются годами.
- Растущие — увеличиваются за месяцы/годы.
- Регрессирующие — уменьшаются (например, после менопаузы).
По особенностям строения
- Обычные миомы — типичные доброкачественные узлы.
- Сочетание с аденомиозом (врастание эндометрия в мышцу) — может усиливать боли и кровотечения.
Эта систематизация помогает выбрать метод лечения и прогнозировать симптомы.
Как ставят диагноз: обследования шаг за шагом
- Консультация гинеколога. Врач обсудит жалобы, анамнез (менструальный цикл, роды, операции), семейную историю.
- Осмотр на кресле. Позволяет оценить величину и форму матки, болезненность, узлы.
- УЗИ органов малого таза (трансвагинальное и/или трансабдоминальное). Основной способ исследования. Видны образования, их число, габариты и расположение.
- Гистероскопия (осмотр полости матки камерой через шейку) по показаниям. Используется, когда требуется проверить наличие подслизистых образований или провести малую операцию.
- МРТ малого таза. Применяется при сложной анатомии, множественных образованиях, перед операцией и для дифференциальной диагностики.
Как миома влияет на способность к зачатию и вынашиванию плода
Не каждая миома мешает зачатию или беременности. Значение имеет расположение образования.
- Подслизистые узлы и крупные интрамуральные, которые меняют форму матки, могут снижать вероятность имплантации (прикрепления эмбриона) и повышать риск выкидыша.
- Подсерозные узлы чаще не влияют на фертильность, если не достигают больших размеров и не меняют положение маточных труб.
- Во время беременности миомы иногда увеличиваются из‐за гормональных изменений. Возможны боли из‐за нарушения кровоснабжения узла (дегенерация). Ведение беременности проводится под тщательным наблюдением акушера‐гинеколога с контролем УЗИ.
Если планируется беременность, вопрос о лечении миомы решается индивидуально.
Современные подходы к лечению: от наблюдения до операций
Тактика может меняться в зависимости от симптомов, размеров и расположения узлов, возраста и сопутствующих заболеваний. Основная задача — уменьшить проявления заболевания, улучшить качество жизни, если это важно пациентке, сохранить репродуктивную функцию.
Динамическое наблюдение (выжидательная тактика)
Подходит, когда узлы имеют небольшой размер, симптомов нет или они минимальны, а рост незначителен. Включает регулярные осмотры и УЗИ-контроль, обычно 1–2 раза в год.
Медикаментозная терапия
Используются препараты, которые:
- снижают кровопотерю во время менструаций;
- влияют на гормональный фон, уменьшая чувствительность узлов к эстрогенам и прогестерону, за счет чего узлы могут сокращаться, а симптомы — уменьшаться;
- регулируют цикл, уменьшают боли и спазмы;
- корректируют анемию (повышают уровень гемоглобина).
Медикаментозное лечение часто помогает контролировать симптомы, подбирается индивидуально и назначается врачом.
Минимально инвазивные методы
Щадящие вмешательства с небольшими разрезами или через естественные пути:
- Гистерорезектоскопия подслизистых узлов — удаление узла, выступающего в полость матки, через влагалище и шейку, без внешних разрезов. Хорошо для узлов типов 0–2 по FIGO.
- Эмболизация маточных артерий (ЭМА) — через прокол в артерии вводят микрочастицы, перекрывающие кровоток к образованиям. Они уменьшаются, признаки заболевания уходят. Подходит не всем, важно обсудить с гинекологом возможность иметь детей, анатомию и риски.
- ФУЗ-абляция (фокусированный ультразвук под контролем МРТ) — локальное «выжигание» узла сфокусированным ультразвуком без разреза. Подходит для определенных типов и размеров узлов.
Хирургическое лечение
- Миомэктомия — удаление узлов с сохранением матки. Выполняется лапароскопически (через небольшие проколы), лапаротомически (через разрез) или гистероскопически (эндоскопом через шейку органа). Если узлы мешают наступлению беременности, то это наиболее подходящий вариант.
- Гистерэктомия — удаление матки. Рассматривается при наличии ярко выраженных признаков, множественных крупных узлах, рецидивах и если репродуктивные планы завершены. Может выполняться лапароскопически, влагалищно или через разрез. Яичники при необходимости сохраняют, чтобы не вызвать раннюю менопаузу.
Выбор метода — это совместное решение пациентки и врача после подробного обсуждения плюсов и минусов, рисков и ожиданий.
Возможные осложнения миомы и почему важно наблюдаться

- анемия из‐за хронических кровопотерь;
- боли и снижение качества жизни, нарушения сна и работоспособности;
- сдавление соседних органов (мочевого пузыря, кишечника) с соответствующими симптомами;
- перекрут ножки подсерозного узла с острой болью, требующей неотложной помощи;
- нарушение кровоснабжения узла (дегенерация) с выраженными болями и лихорадкой;
- репродуктивные трудности.
Профилактика: что в ваших силах
Абсолютной профилактики миомы нет, потому что на генетику и индивидуальную чувствительность тканей мы повлиять не можем. Но есть меры, которые помогают снизить риски симптомного течения и улучшить общее женское здоровье:
- контроль массы тела и забота о метаболизме: сбалансированное питание, достаточно овощей и клетчатки, умеренное потребление сахара и насыщенных жиров;
- регулярная физическая активность: ходьба, плавание, йога, силовые тренировки умеренной интенсивности;
- полноценный сон и управление стрессом;
- отказ от курения и ограничение алкоголя;
- рациональное отношение к внутриматочным вмешательствам: выбор надежной контрацепции, планирование беременностей;
- регулярные визиты к гинекологу: осмотр и УЗИ по рекомендации врача, особенно при факторах риска или появлении симптомов;
- коррекция дефицитов по показаниям и назначению врача.
Эти меры не гарантируют, что миома не возникнет, но помогают держать ситуацию под контролем.

- Акушер-гинеколог
- Гинеколог-хирург
