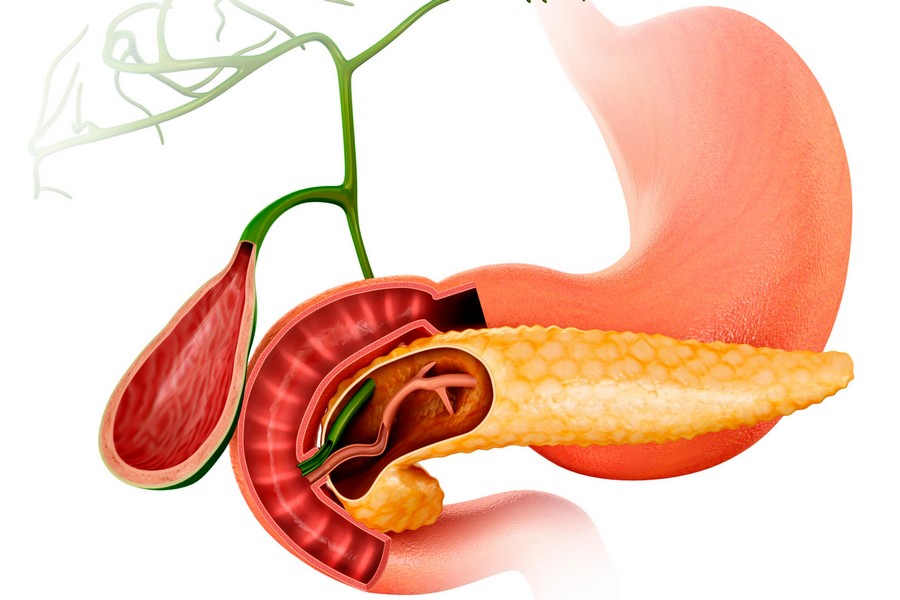
В своей хирургической практике, которая насчитывает не один десяток лет, я сталкиваюсь с парадоксальной ситуацией. С одной стороны, лапароскопическая холецистэктомия (удаление желчного пузыря) — одна из самых частых и отработанных в мире операций, золотой стандарт лечения желчнокаменной болезни. С другой — она окружена таким количеством мифов и страхов, что многие пациенты годами терпят боли, ограничивают себя в питании и живут в постоянном страхе перед приступом, лишь бы не ложиться на стол к хирургу.
Сегодня я хочу не просто рассказать об операции, но и развеять эти страхи, основываясь на научных данных.
Часть 1. Не камень, а мина замедленного действия: почему проблема серьезнее, чем кажется
Желчнокаменная болезнь — не просто дискомфорт после шашлыка. Это системное нарушение. Камни в желчном пузыре — это:
- Постоянный риск острого приступа (желчной колики) с нестерпимой болью, требующей экстренной госпитализации.
- Угроза развития острого холецистита — воспаления пузыря, которое может привести к его гангрене, разрыву и смертельно опасному перитониту.
- Причина механической желтухи, если камень перекрывает общий желчный проток. Это тяжелое состояние с интоксикацией и повреждением печени.
- Фактор риска развития рака желчного пузыря — грозного онкологического заболевания, прогноз при котором крайне серьезен.
Бороться с конкрементами в желчном пузыре можно не только хирургическим способом. В некоторых случаях помогает и консервативная терапия — на ранних стадиях болезни, когда симптомы еще не ощутимы. Но врачи придерживаются мнения, что таблетки для растворения камней и диета имеют крайне низкую эффективность, потому что не устраняют первоначальную причину болезни — нарушенный состав желчи и моторику пузыря. Почти всегда при таком лечении камни образуются вновь.
Единственный радикальный метод лечения — удаление больного желчного пузыря. Решиться пойти на операцию может быть трудно, но, если долго оставлять заболевание без внимания, в какой-то момент может потребоваться не плановая, а экстренная помощь. В такой ситуации уже некогда выбирать удобное время для лечения, больницу, специалиста и способ выполнения операции (в трудных случаях малоинвазивный метод часто становится невозможным).

Часть 2. Современная хирургия: малоинвазивность, точность, комфорт
Сегодня 95% хирургических вмешательств для лечения холецистита выполняются лапароскопическим методом. Это подход, имеющий несколько преимуществ.
Когда лечение проходит в плановом порядке, операцию назначают на удобную дату. Перед вмешательством требуется несложная подготовка: пациенту нужно пройти ряд обследований, чтобы исключить противопоказания. Список анализов хирург составляет в индивидуальном порядке на основе анамнеза. Также за несколько суток до операции планируется консультация анестезиолога, специалист рассказывает о подходящих методах обезболивания и особенностях подготовки к наркозу.
В назначенный день пациент приходит в приемное отделение, потом его размещают в палате. Врач уточняет самочувствие, рассказывает о предстоящей операции и реабилитационном периоде. Затем в отделении хирургии проводится вмешательство.

Как это происходит
Через 3–4 прокола в брюшной стенке (их диаметр всего 5–10 мм) вводятся мини-видеокамера с увеличением и специальные микроинструменты. Хирург работает, глядя на монитор с HD-изображением, что обеспечивает высочайшую точность. Желчный пузырь выделяется, пересекается проток и артерия, и он извлекается через один из проколов.
Почему это безопасно и эффективно:
- Минимальная травма — нет больших разрезов, не травмируются мышцы.
- Крайне низкий риск осложнений (кровотечение, инфекция) благодаря методике.
- Превосходный косметический эффект — через несколько месяцев следы от маленьких проколов становятся практически незаметны.
- Быстрое восстановление — уже через 3–4 часа после операции пациент может вставать, пить воду. Выписка, как правило, происходит на 1–2 сутки. Возвращение к обычной (без физических нагрузок) жизни занимает 7–10 дней.
О послеоперационном периоде
Первые часы медицинский персонал внимательно следит за состоянием пациента, пока проходит действие наркоза. Затем под наблюдением медсестры можно начать вставать, ходить, принимать пищу и пить воду. Спустя сутки хирург проводит плановый осмотр, и, если не возникло никаких осложнений, пациента готовят к выписке. Врач выдает рекомендации: для правильного восстановления какое-то время нужно соблюдать режим питания и ограничить физические нагрузки.
В многопрофильных госпиталях «Мать и дитя» работает команда опытных специалистов, способных не только выполнить стандартную операцию при желчнокаменной болезни, но и справиться практически с любыми сложными и нестандартными ситуациями.
Часть 3. Развеивая мифы: ответы на главные страхи пациентов
Миф 1: «Буду всю жизнь на строгой диете».
Правда: Строгая диета необходима лишь первые 1–2 месяца, пока организм адаптируется. Желчь теперь поступает из печени прямо в кишечник постоянно, а не порциями из пузыря. Со временем протоки берут на себя функцию резервуара, и большинство пациентов возвращается к привычному рациону, избегая лишь явных злоупотреблений жирным и жареным.
Миф 2: «Нарушится пищеварение, буду страдать от диареи».
Правда: У части пациентов действительно возникает постхолецистэктомический синдром (ПХЭС) — учащенный стул. Но в 95% случаев это временное явление, которое корректируется диетой и медикаментами. В нашем госпитале с каждым пациентом работает диетолог, что сводит такие проблемы к минимуму.
Миф 3: «Мне будут делать операцию под общим наркозом — это опасно».
Правда: Современная анестезиология — высокоточная наука. Наркоз при лапароскопии непродолжительный и хорошо управляемый. Риски тщательно оцениваются до операции, а пациент находится под постоянным контролем команды анестезиологов-реаниматологов. В нашей практике это один из самых безопасных этапов.
Миф 4: «Лучше потерпеть, чем удалять орган».
Правда: Ждать — самая опасная тактика. Каждый приступ колики — это риск экстренной операции, которая технически сложнее и имеет больший риск осложнений, чем плановая. Кроме того, длительное воспаление повышает риск рака.
Часть 4. История из практики: от страха к свободе
Ко мне на консультацию пришла Елена, 42 года. Уже 5 лет она жила с диагнозом «желчнокаменная болезнь». За это время она похудела на 12 кг, боясь съесть что-то лишнее, отказывалась от поездок на природу и в рестораны, постоянно носила с собой спазмолитики. Ее жизнь превратилась в ожидание следующего приступа. На УЗИ мы увидели пузырь, заполненный камнями, с признаками хронического воспаления.
Она задала все тот же вопрос «Как я буду жить без него?» Мы подробно обсудили технологию операции, показали видео лапароскопических вмешательств, познакомили с анестезиологом. Я объяснил, что мы удаляем не здоровый орган, а «испорченный резервуар», который уже не работает и только вредит.
Операция прошла в плановом порядке, длилась 40 минут. На следующий день Елена уже ходила по палате. Через 2 месяца она прислала фото: она с семьей на пикнике. Подпись: «Впервые за много лет ем без страха. Спасибо за новую жизнь».
Заключение
Решение об операции — всегда ответственный шаг. Но когда речь идет о холецистэктомии, важно понимать: это не калечащая, а восстанавливающая операция. Она избавляет от постоянной боли, страха и риска тяжелых осложнений, возвращая человека к полноценной, активной жизни.
Современная лапароскопическая хирургия в условиях многопрофильного госпиталя, такого как «Мичуринский», — безопасный, комфортный и эффективный путь к здоровью. Не стоит ждать экстренной ситуации. При наличии показаний плановая операция — осознанный выбор в пользу качества и долголетия.
Если УЗИ показало наличие камней в желчном пузыре и вы испытываете дискомфорт или просто сомневаетесь в тактике — приходите на консультацию. Вместе мы взвесим все за и против именно для вашего случая и выберем наилучшую стратегию.
Будьте здоровы и принимайте нужные решения вовремя!

- Хирург
- Онколог